
פוסט רביעי ו(כמעט) אחרון בסדרת הפוסטים על היכרות וטיפול עם תסמונת "אי ספיקת לב".
והפעם: דגשים מרכזיים בטיפול במטופלים עם אי ספיקת לב.
בגלל שמדובר באוסף רב של נתונים ועובדות מהמחקר, המאמר יחולק לשני חלקים, ובכל אחד יפורטו הדגשים לטיפול.
חשוב לציין שמדובר במסמך שנכתב למען פיזיותרפיסטים, אך אנחנו חושבים שחשוב שגם בעלי מקצוע אחרים (שאינם רופאים) ונתקלים באוכלוסייה עם אי ספיקת לב, יכירו את המידע מהספרות שכולל רקע, תהליכים פיזיולוגים ודרכי הטיפול.
וכמובן כל אדם באשר הוא שהמידע הזה יכול לתרום לו בדרך כלשהי.
למי שעוד לא קרא את החלקים הקודמים בסדרת המאמרים, מוזמן לעשות זאת בלינקים הבאים:
הקדמה
במסמך שהAPTA פרסם מופיעות דגשים מרכזיים ליישום לפי דרגת החשיבות שלהם באשר לטיפול במטופלים עם אי ספיקת לב.
כל הצהרה מתארת:
- סיכון, נזק ועלויות פוטנציאליות הקשורות לכל דגש.
- הערכת עלות-תועלת
- תיאור השיקולים בבחירת תוכן ההצהרה.
- סיבות אפשריות שבגינן בכל הצהרה יש חוסר בהירות מכוונת.
- חשיבות להעדפות המטופל
- יוצאי דופן / למי לא מתאים
לאחר כל דגש יסוכמו העדויות בספרות המקצועית שנאספו בקשר אליו.
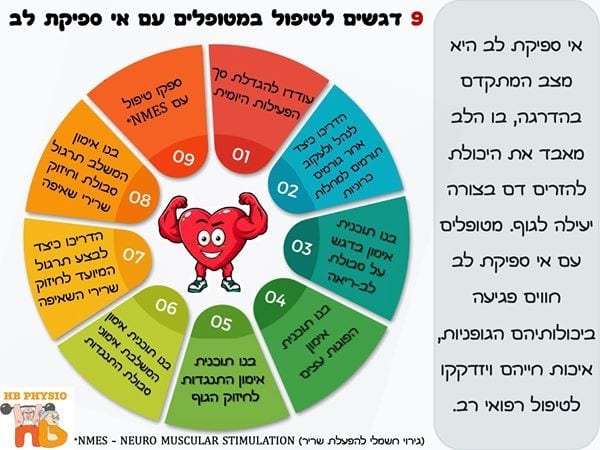
דגש מספר 1: עודדו מטופלים להעצמת כמות הפעילות היומית כחלק מרכזי מהטיפול
*מכוון למטופלים עם אי ספיקת לב יציבה.*
- סיכון, נזק, עלויות פוטנציאליות: סיכון לפציעות בעקבות השתתפות בפעילות או נפילות.
- הערכת עלות-תועלת של הדגש הטיפולי: יתרון משמעותי לכיוון תועלת למטופלים
- תיאור השיקולים בבחירת תוכן וניסוח ההצהרה : לאורך רצף הטיפול, העדויות מהמחקר תומכות באורח חיים פעיל ומצביעות על מספר סיכונים הנגרמים משהייה ממושכת במיטה ו/או אורח חיים יושבני.
- סיבות לחוסר בהירות מכוונת: אין
- העדפות המטופל: מידע מהמחקר מראה כי ישנה השפעה שלילית של אי ספיקת הלב על שרירים בגפיים העליונות והתחתונות בנוסף לפגיעה במערכת הלב-ריאה. לכן, יש לעודד מטופלים להעצים את כמות הפעילות היומית ככל הניתן, בהתאם להעדפתם כדי למנוע השפעות שליליות בהמשך שנוצרות בגלל אורח חיים יושבני.
- יוצאי דופן/למי לא מתאים? מטופלי אי ספיקת לב עם אי יכולת פיצוי
דגש מספר 2: הדריכו כיצד לנהל ולעקוב באופן עצמאי אחר גורמים תורמים למחלות כרוניות
בהתאם לצורך, פיזיותרפיסטים חייבים להפנות מטופלים לתזונאים קליניים, לרופאים לצורך הערכה מחדש של הטיפול התרופתי ולספק מידע אודות התאמות בשגרת היום שיש לערוך, כדי להוריד את הסיכון לאשפוזים חוזרים בבתי חולים.
התאמות אלה כוללות:
- שקילה יומיומית כדי לזהות עלייה במשקל של 1-1.5 ק"ג ב24 שעות או 2.5 ק"ג בשלושה ימים.
- הכרות עם סימנים הקשורים להחמרה באי ספיקת לב.
- נקיטת פעולות בהתאם ל"שיטת הרמזור" (פורט בחלק ב' של סדרת הפוסטים).
- מעקב אחר תפריט תזונתי מותאם
- מעקב אחר טיפול תרופתי שהותאם ע"י הרופא המטפל/ להתייעץ עם הרופא המטפל שמא יש צורך בהתאמה מחדש של הטיפול התרופתי
א. תועלת של הדגש הטיפולי:
ירידה משמעותית של כמות האשפוזים לעומת אי מעקב וניהול גורמים תורמים למחלות כרוניות. לפי מספר מחקרים:
(RR = 0.44, CI = 0.27–0.71, P < .001; RR = 0.70, CI = 0.61–0.81; RR = 0.66, CI = 0.52–0.83) ב. סיכון, נזק, עלויות פוטנציאליות – אין.
ג. הערכת עלות-תועלת של הדגש הטיפולי: יתרון משמעותי לכיוון תועלת למטופלים
ד. תיאור השיקולים בבחירת תוכן וניסוח ההצהרה
המילה חייבים בדגש הטיפולי נבחרה עקב היתרון המשמעותי שעולה מהספרות המקצועית אודות ההשפעה לטובה של הדרכת המטופלים, על כמות האישפוזים החוזרים. מצופה שהפנייה להתייעצות עם הרופא המטפל אודות התאמת/שינוי הטיפול התרופתי תתבצע בהתאם לכל מקרה ולניסיון הקליני של הפיזיותרפיסט.
ה. סיבות לחוסר בהירות מכוונת
למרות שטרם נחקרה השפעת הדרכה שניתנת ע"י פיזיותרפיסטים למטופלים עם אי ספיקת לב, חברי הוועדה שניסחה את הדגשים הטיפוליים, מאמינים שראוי כי היא תינתן על ידי פיזיותרפיסטים. מחשבה זו מקבלת משנה תוקף כאשר ישנו צוות רב טיפולי "המקיף" את המטופל.
ו. העדפות המטופל
קבלת החלטות משותפת *ביחד עם המטופל*, הכרחית על מנת להבין את סדר העדיפויות שלו ולייעל את ההדרכה שמועברת.
ז. יוצאי דופן/למי לא מתאים? אין.
סיכום עדויות מהמחקר
הצורך בהדרכה למטופלים כיצד לנהל ולעקוב אחר גורמים תורמים למחלות כרוניות הולך וגובר בהתחשב בשיעורי האשפוז, אשפוזים חוזרים** ותמותה במטופלים עם אי ספיקת לב.
המורכבות שטומנת בחובה אי ספיקת הלב מחייבת את המטופלים:
- להכיר את הסימנים והסימפטומים של חוסר יכולת פיצוי (DECOMPENSATION).
- להיות מוכנים עם תוכנית פעולה שהוכנה מבעוד מועד
- להתמיד בנטילת תרופות הנרשמות ע"י רופאים
- לדבוק בתפריט התזונה והנחיות האימון.
**20% בתוך 30 ימים מהאשפוז הראשונים ועד 50% בתוך 6 חודשים.
מספר המטלות והגורמים שיש לעקוב אחריהם מהווים קושי על המטופלים, בעיקר המבוגרים שבהם, ולכן יש צורך במעבר חוזר עליהם ע"י חברי הצוות הרב טיפולי.
חשוב לציין שנראה כי הדרכה לניהול ומעקב אחרי סימפטומים של חוסר יכולת פיצוי בפרט מבלי להתייחס לגורמים של מחלות כרוניות אחרות נמצאה כלא יעילה בהורדת שיעורי האשפוז כאשר משווים אותה למדידה של מודד לחץ דם ריאתי אלחוטי.
מידע והדרכה על דרכי מעקב וניהול אחר גורמים תורמים למחלות כרוניות כולל מגוון נושאים שניתן לחלקם -ל4 קטגוריות:
- מידע על אי ספיקת לב וניהול המחלה עצמה.
- אינטראקציות חברתיות ותמיכה
- ניהול משטר נוזלים בגוף.
- דיאטה ופעילויות.
תזונה
חשיבות התזונה בהאטת ההתקדמות של אי ספיקת הלב הודגשה מספר פעמים בעבר ע"י גופים שונים. שימוש בדיאטה כמו ה DASH מומלצת מאוד ככלי תזונתי למטופלים עם אי ספיקת לב ויל"ד שלעיתים מתקיימים יחדיו במטופלים. הDASH היא דיאטה עתירת ירקות, פירות, דגנים מלאים, עופות, דגים ואגוזים, מאכלים דלים בשומנים. לעומת זאת דלה בממתקים, משקאות ממותקים ובשר אדום. הDASH מורידה את צריכת השומן, שומן רווי וכולסטרול.
שימוש בDASH נמצא כמוריה את הלחץ דם הסיסטולי. דיאטה שמורידה את צריכת הנתרן יכולה להועיל גם כן כמורידה את הסיכון להחמרה באי ספיקת לב. ארגון הלב האמריקאי (AHA) ממליץ על הגבלה צריכת הנתרן ל1.5 ג'/יום למטופלים עם אי ספיקת לב בשלב A ו-B. למטופלים בשלב C ו-ג הארגון ממליץ להגביל את צריכת הנתרן ל3 ג'/יום.
תרופות
מטופלים מקבלים תרופות חדשות או נערך שינוי בתרופות שהם נוטלים לאורך רצף הטיפול. השינויים האלה שם את אותם מטופלים בסיכון לתופעות לוואי שליליות אם לא נערכת הערכה ובדיקה בנקודות זמן שונות של כלל התרופות שנלקחות בנקודות זמן שונות. ייעוץ והערכה מחדש של הטיפול התרופתי היא תהליך מקיף שנערך עם המטופל וכולל בדיקה של כלל התרופות שמטופל נוטל. מטרת תהליך זה היא ליצור את הרשימה המדוייקת ביותר תוך השוואה כנגד טפסי הקבלה, שחרור ו/או העברה מבית החולים או בקהילה של המטופל, על מנת לוודא שניתן הטיפול התרופתי היעיל ביותר ולשמור על בטיחות המטופל.
דגש מספר 3: בנו תוכנית אימון בדגש על סבולת לב-ריאה
פיזיותרפיסטים *חייבים* לבנות תוכנית אימון בדגש על סיבולת לב ריאה למטופלים עם אי ספיקת לב יציבה לפי סיווג 1-3 לפי סולם NYHA, עם הפרמטרים הבאים:
זמן: 20-60 דק'
עצימות: 50-90% מהPEAK VO2
תדירות: 3-5 בשבוע
משך תוכנית: 8-12 שבועות.
אמצעים: הליכון, ריקוד או אופניים ארגומטריים.
א. תועלת
– שיפור בPEAK V02 (צריכת החמצן הגבוהה ביותר הנמדדת במבחן מאמץ):
– (weighted mean difference [WMD] 1.04–4.9 mL/kg/min)
לציין כי השיפור היה גדול יותר ככל שעצימות האימון הייתה גדולה יותר
שיפור באיכות החיים של 5.82-9.7 נקודות לפי שאלון
Minnesota Living with Heart Failure Questionnaire
לפיזיותרפיסטים הMCID הוא 8.2 נקודות
ירידה בכמות האשפוזים וימי האשפוז הקשורים לאי ספיקת לב:
RR = 0.61–0.64 and 0.92, בהתאמה)
ירידה בכמות הדם הנשארת בחדר השמאלי ובסוף השלב הסיסטולי, כמו כן עלייה בכמות הדם בסוף השלב הדיאסטולי
ב. סיכון, נזק, עלויות פוטנציאליות : אין תופעות לוואי שליליות השונות/נוספות מעבר לטיפול "סטנדרטי"
ג. הערכת עלות-תועלת של הדגש הטיפולי: יתרון משמעותי לכיוון תועלת למטופלים
ד. תיאור השיקולים בבחירת תוכן ההצהרה
המילה *חייבים* בדגש הטיפולי נבחרה עקב היתרון המשמעותי שעולה מהספרות המקצועית אודות ההשפעה לטובה של שילוב אימון סבולת לב ריאה כחלק מתהליך השיקום.
ה. סיבות לחוסר בהירות מכוונת
משתנים באימון סבולת סופקו במסמך הנוכחי מכיוון שיש חוסר באחידותם לאורך המחקרים. מיקום הטיפול לא נכתב באופן ספציפי אף על פי שאימונים ביתיים לא נחקרו מספיק.
שימוש בהליכונים, ריקוד או אופניים ארגומטריים נחקרו רבות עם זאת יתכן שגם אמצעים אחרים יהיו יעילים במיוחד אם יאומצו משתני האימון לאמצעי אימון שמטופל מעדיף.
ו. העדפות המטופל
בהתחשב בכך שמשך כל התערבות ארך מעל 3 חודשים ודבקות בתוכנית האימון דרושה על מנת לשמר את תוצאות האימון, יש לבחור את משתני האימון בהתאם ליכולת לשפר את החוללות העצמית, הרצון לשינוי התנהגותי, העדפות המטופל ומגבלותיו.
ז. יוצאי דופן/למי לא מתאים?
אימון סבולת לא נבדק בספקות בקרב מטופלים עם אי ספיקת לב לא יציבה/ חוסר יכולת פיצוי אשר**:
- יש להם תחלואת לוואי ריאתית או על רקע שלד-שריר.
- מטופלים מאושפזים בבתי חולים.
- בעלי תחלואה נוספת משמעותית.
לכן, יש להפעיל שיקול דעת קליני בקבלת ההחלטה לכלול אימון סבולת באוכלוסיות אלה.
**אוכלוסיות אלה צויינו בגלל ההשפעה של גורמים אלה על היכולת שלהם להשתתף במשטר אימוני.
תקציר העדויות מהמחקר
מכלל ההתערבויות שנבדקו, אימון סבולת הוא הנחקר ביותר. ההמלצות במסמך זה נלקחו מ26 סקירות ספרותיות שנערכו על 50 מחקרים. יש לשים לב כי נבחרה המילה "חייבים" בתיאור הדגש הטיפולי (פיזיותרפיסטים חייבים…) לצורך הבהרה שבהנחה ונבחרת אוכלוסייה טיפולית שהתערבות זו מתאימה לה, היא יכולה להפיק יתרונות בריאותיים רבים ממנה.
חשוב לציין כי נמצא שיש עליונות באימון מסוג הפוגות עצימות (יפורט בדגש טיפולי אחר בהמשך) לעומת אימון סבולת מתמשך. עם זאת, כאשר ממקדים את ההסתכלות לאימוני סבולת שבוצעו מתחת ל80% מהיכולת המקסימלית של מטופלים, לפי מחקר שביצעו VROMEN ET AL, המשתנה שמקושר בצורה הטובה ביותר לשיפור בVO2 PEAK הוא מידת הצריכה האנרגטית במהלך האימון.
בטיחות המטופלים
בסקירה ספרותית שבוצעה ע"י SMART ET AL , כאשר נבדקו 60,000 שעות אימוני סבולת של מטופלים לא אירע מקרה מוות אחד והיה שיעור נמוך של תופעות לוואי שליליות בהשוואה לקבוצת הביקורת. בנוסף במחקר אחר שבדקו 1159 מטופלים שביצעו 36 אימונים (סך של 41,724 שעות אימון) לא נמצאו אירועים שליליים בתום 3 שעות מאז האירוע ולא היה שוני בתמותה או באשפוזים בתקופת המעקב (שארכה 30 חודשים) בהשוואה לקבוצת הביקורת.
בהתייחס להאם מטופלים צריכים לבצע בדיקות מאמץ (CPET) טרום תחילת תקופת האימון כדי לוודא את בטיחותם ולקבוע את משתני האימון , במהלך תקופת האימונים: נמצא כי כל עוד נבדקו מטופלים שעמדו בקריטריוני ההכללה של המחקר הם לא הפסיקו את בדיקת המאמץ מחשש לביטחונם.
עובדה זו מצביעה על כך שיתכן ובדיקות מאמץ אינן דרושות בהנחה ומטופלים נבחרים כהלכה בהתאם לקריטריונים שמוצגים בדגש הטיפולי הנוכחי.
חשוב לציין שאם לא מבוצעים מבדקי מאמץ, עצימות האימונים צריכה להיות מונחים ע"י הדופק המקסימלי הצפוי (אצל מטופלים שלא נוטלי בטא-בלוקר שמשפיעים על רמת הדופק), ותפיסת מאמץ סובייקטיבית (RPE), גם אם ואף על פי שידוע כי שימוש בסולם זה מביא לירידה ברמת האימון המבוצעת (UNDER DOSING).
לכן, טרום השימוש בדגש הטיפולי יש לקחת בחשבון מספר גורמים: האם ישנה יציבות באי ספיקת לב, האם למטופל אין/יש מחלת עורקים, היסטוריה או סיכון להפרעות קצב וכו. כמו כן יש לשיקול בשימוש של כלים מתאימים למדידת עצימות האימון בהתאם למטופל הספציפי בקליניקה.
דגש מספר 4: בנו תוכנית אימון הפוגות עצים למטופלים המתאימים לכך
פיזיותרפיסטים אמורים לבנות תוכנית אימון הפוגות עצים (HIIT) למטופלים עם אי ספיקת לב מסוג rEF HF (אי ספיקה עם מקטע הפליטה נמוך), בדרגות 2-3 לפי קלסיפיקציית NYHA לפי הפרמטרים הבאים:
זמן: מעל 35 דק'.
יחס תרגול-הפסקה באימון: 1-5 דק' עבודה (מעל 90% מהיכולת המקסימלית) עם 1-5 דקות של התאוששות פעילה (40-70% מהיכולת המקסימלית). יש לשים לב כי מחזורי ההתאוששות יהיו ארוכים ממשך התרגול.
תדירות: 2-3 אימונים בשבוע
משך: 8-12 שבועות
אמצעי תרגול: הליכון או אופניים ארגומטריים
א. תועלת
– שיפור בVO2 PEAK ב1-2.14 מ"ל/ק"ג/דק מעל מה שהושג באימון מתמשך ברמה בינונית- עצימה.
– ירידה בקצב התמותה ובסיכוי לאשפוזים מכל סיבה שהיא, ימי אשפוז (ALL CAUSE) אך לא במידה משמעותית יותר מאשר עצימויות אימוני סבולת אחרים
ב. סיכון, נזק, עלויות פוטנציאליות: סיכון לתמותה או תופעות לוואי שליליות לא היו משמעותית גבוהים יותר ביחס לקבוצות הביקורות או עצימויות אימוני סבולת אחרים
ג. הערכת עלות-תועלת של הדגש הטיפולי: יתרון משמעותי לכיוון תועלת למטופלים.
ד. תיאור השיקולים בבחירת תוכן ההצהרה: אין
ה. סיבות לחוסר בהירות מכוונת: לפי הספרות אין הסכמה כללית באשר לתהליך הסינון לאישור אימון באמצעי זה, כולל הצורך בנתוני בסיס של בדיקות מאמץ (CPET)
ו. העדפות המטופל: דבקות בתוכנית האימון נחשבת כגבוהה יותר כאשר מבוצעים אימונים קצרים, עצימים מסוג הפוגות.
ז. יוצאי דופן/למי לא מתאים? מטופלים אשר אימון עצים או הגעה לדופק גבוה הוא קונטרא-אינדיקציה (לדוגמא מטופלים עם קוצבי לב הכולל דיפיברילטור, מטופלים עם היסטוריה של תופעות שליליות באימון וכו).
סיכום עדויות מהמחקר
העדויות סביב הבטיחות והיעילות של אימוני הפוגות עצימים במטופלי אי ספיקת לב הולכות ומתרבות. עם זאת, עדיין יש מעט מחקרים באופן יחסי בתחום זה, עם קבוצות מחקר קטנות. כמו כן ישנה הפסקה ברצף העדויות הקשור לבחירת המטופלים והגורמים המנבאים למי יגיב בצורה הטובה ביותר לסוג אימון זה. כמו כן, קשה לדעת האם אוכלוסיות אחרות (קבוצות סיווג 1 ו-4 לפי הNYHA או מטופלי HFPEF) יגיבו טוב גם כן לאימון זה.
חשוב לציין שאימוני הפוגות עצימים נבדקו רק בסביבה מבוקרת ותחת השגחה. לכן ביצוע אימונים מסוג זה באופן עצמאי, בבית, ללא השגחה של איש מקצוע- איננו מומלץ!
**סוף חלק 1 של מאמר מספר 4. החלק השני והאחרון בסדרת המאמרים.**


HB פיזיותרפיה נוסדה בשנת 2013 ע"י אמיר חסקל ורקפת בקר חסקל מתוך אהבה גדולה וכבוד רב לאוכלוסיית הגיל השלישי. אנו פועלים מתוך מיתוך הבנה כי אוכלוסייה זו הולכת ומתרבה וזקוקה להכוונה הנכונה על מנת לחיות אורח חיים בריא ותוסס. גיל הזהב לדעתנו צריך להיות מילה נרדפת לאיכות חיים וזמן להגשמה עצמית ולא שם נרדף למחלה.
רוצים לקבוע טיפול או לשאול שאלה?
השאירו פרטים ונחזור אליכם בהקדם:




